Le terme onychomycose (champignon des ongles des pieds et des mains) décrit une infection fongique de l'ongle causée par des dermatophytes, des moisissures non dermatophytes ou des levures. Il existe quatre formes cliniquement distinctes d'onychomycose. Le diagnostic repose sur l'examen CON, la microscopie et l'histologie. Le plus souvent, le traitement comprend une thérapie systémique et locale, recourant parfois à l'ablation chirurgicale.
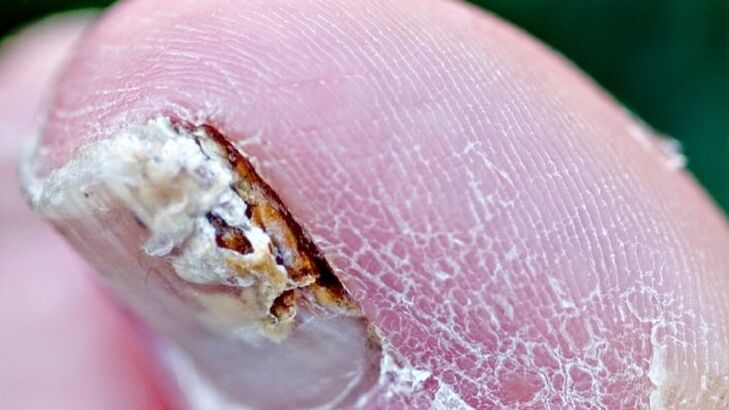
Facteurs contribuant à la mycose des ongles
- Transpiration accrue (hyperhidrose).
- Insuffisance vasculaire. Violation de la structure et du tonus des veines, en particulier des veines des membres inférieurs (typique de l'onychomycose des ongles des pieds).
- Âge. L'incidence de la maladie chez l'homme augmente avec l'âge. Chez 15 à 20 % de la population, la pathologie se manifeste entre 40 et 60 ans.
- Maladies des organes internes. Destruction du système nerveux, endocrinien (l'onychomycose survient le plus souvent chez les personnes diabétiques) ou immunitaire (immunosuppression, notamment infection par le VIH).
- Une masse importante d'ongles, constituée d'une plaque unguéale épaisse et du contenu sous-jacent, peut provoquer une gêne lors du port de chaussures.
- Traumatisation. Traumatisme constant de l'ongle ou blessure et manque de traitement adéquat.
Prévalence de la maladie
Onychomycose– la maladie des ongles la plus courante, qui est à l’origine de 50 % de tous les cas d’onychodystrophie (destruction de la plaque unguéale). Elle touche jusqu'à 14 % de la population et tant la prévalence de la maladie chez les personnes âgées que l'incidence globale augmentent. L'incidence de l'onychomycose chez les enfants et les adolescents est également en augmentation ; les onychomycoses représentent 20 % des infections à dermatophytes chez l'enfant.
La prévalence accrue de la maladie peut être associée au port de chaussures serrées, à l’augmentation du nombre de personnes prenant des traitements immunosuppresseurs et à l’utilisation croissante des vestiaires publics.
La maladie des ongles débute généralement par la teigne des pieds avant de se propager au lit de l’ongle, où son éradication est difficile. Cette zone sert de réservoir pour les retombées locales ou la propagation de l’infection à d’autres zones. Jusqu'à 40 % des patients atteints d'onychomycose des orteils présentent des infections cutanées combinées, le plus souvent la teigne des pieds (environ 30 %).
L'agent causal de l'onychomycose
Dans la plupart des cas, l'onychomycose est causée par des dermatophytes, T. rubrum et T. interdigitale étant les agents responsables de l'infection dans 90 % des cas. T. tonsurans et E. floccosum ont également été documentés comme agents étiologiques.
Les levures et moisissures non dermatophytes telles que Acremonium, Aspergillus, Fusarium, Scopulariopsis brevicaulis et Scytalidium sont à l'origine d'onychomycoses des orteils dans environ 10 % des cas. Il est intéressant de noter que les espèces de Candida sont les agents responsables de 30 % des cas d’onychomycose des doigts, alors qu’aucune moisissure non dermatophytique n’est présente dans les ongles affectés.
Pathogénèse
Les dermatophytes possèdent une large gamme d'enzymes qui, agissant comme facteurs de virulence, assurent l'adhésion du pathogène aux ongles. La première étape de l'infection est l'adhésion à la kératine. En raison de la décomposition ultérieure de la kératine et de la libération en cascade de médiateurs, une réaction inflammatoire se développe.

Les étapes de la pathogenèse de l'infection fongique sont les suivantes.
Adhésion
Les champignons surmontent plusieurs lignes de défense de l'hôte avant que les hyphes ne commencent à survivre dans les tissus kératinisés. Le premier est l’adhésion réussie des arthroconidies à la surface des tissus kératinisés. Les premières lignes de défense non spécifiques de l'hôte comprennent les acides gras présents dans le sébum et la colonisation bactérienne compétitive.
De nombreuses études récentes ont examiné les mécanismes moléculaires impliqués dans l'adhésion des arthroconidies aux surfaces kératinisées. Il a été démontré que les dermatophytes utilisent sélectivement leurs réserves protéolytiques lors de l'adhésion et de l'invasion. Quelque temps après l'attachement, les spores germent et passent à l'étape suivante : l'invasion.
Invasion
La traumatisation et la macération constituent un milieu favorable à la pénétration des champignons. L'invasion des éléments germinaux du champignon se termine par la libération de diverses protéases et lipases, en général de divers produits qui servent de nourriture aux champignons.
La réaction du propriétaire
Les champignons font face à de multiples barrières protectrices chez l’hôte, telles que les médiateurs inflammatoires, les acides gras et l’immunité cellulaire. La première et la plus importante barrière sont les kératinocytes, qui rencontrent les éléments fongiques envahisseurs. Le rôle des kératinocytes : prolifération (pour favoriser la desquamation des squames cornées), sécrétion de peptides antimicrobiens, cytokines anti-inflammatoires. À mesure que le champignon pénètre plus profondément, de plus en plus de nouveaux mécanismes de protection non spécifiques sont activés.
La gravité de la réponse inflammatoire de l'hôte dépend de l'état immunitaire ainsi que de l'habitat naturel des dermatophytes impliqués dans l'invasion. Le niveau de défense suivant est une réaction d’hypersensibilité de type retardée, provoquée par l’immunité à médiation cellulaire.
La réponse inflammatoire associée à cette hypersensibilité est associée à une destruction clinique, tandis qu'un défaut de l'immunité à médiation cellulaire peut conduire à des infections fongiques chroniques et récurrentes.
Bien que les observations épidémiologiques indiquent une prédisposition génétique aux infections fongiques, il n’existe aucune étude moléculaire prouvée.
Tableau clinique et symptômes de lésions des ongles des pieds et des mains
Il existe quatre formes cliniques caractéristiques d’infection. Ces formes peuvent être isolées ou comprendre plusieurs formes cliniques.
Onychomycose sous-unguéale distale-latérale
Il s’agit de la forme la plus courante d’onychomycose et peut être causée par l’un des agents pathogènes énumérés ci-dessus. Cela commence par l'invasion d'agents pathogènes dans la couche cornée de l'hyponychium et dans le lit distal de l'ongle, entraînant une opacification blanchâtre ou jaune-brunâtre de l'extrémité distale de l'ongle. L’infection se propage ensuite de manière proximale le long du lit de l’ongle jusqu’à la partie ventrale de la plaque unguéale.
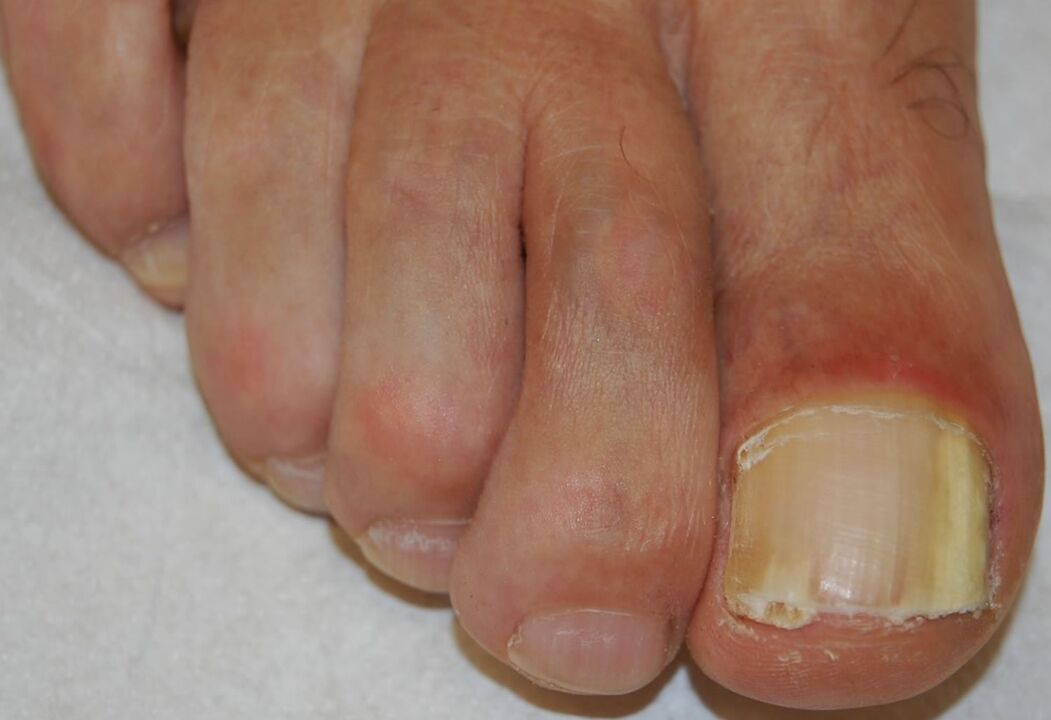
L'hyperprolifération ou la différenciation réduite du lit de l'ongle résultant de la réponse à une infection provoque une hyperkératose sous-unguéale, tandis que l'invasion progressive de la plaque unguéale entraîne une augmentation de la dystrophie unguéale.
Onychomycose sous-unguéale proximale
Elle survient suite à une infection du pli proximal de l'ongle, principalement par les organismes T. rubrum et T. megninii. Clinique : matité de la partie proximale de l'ongle avec une teinte blanche ou beige. Cette opacification s'accentue progressivement et touche l'ensemble de l'ongle, conduisant à terme à une leuconychie, une onycholyse proximale et/ou une destruction de l'ensemble de l'ongle.
Les patients atteints d'onychomycose sous-unguéale proximale doivent être examinés pour détecter une infection par le VIH, car cette forme est considérée comme un marqueur de cette maladie.
Onychomycose superficielle blanche
Elle se produit en raison d’une invasion directe de la plaque dorsale de l’ongle et apparaît sous la forme de taches bien définies, blanches ou jaune terne, à la surface de l’ongle. Les agents pathogènes sont généralement T. interdigitale et T. mentargophytes, bien que des moisissures non dermatophytes telles que Aspergillus, Fusarium et Scopulariopsis soient également des agents pathogènes connus de cette forme. Les espèces de Candida peuvent envahir l'hyponychium de l'épithélium et éventuellement infecter l'ongle sur toute l'épaisseur de la plaque unguéale.
Candida onychomycose
Les dommages à la plaque à ongles causés par Candida albicans sont observés exclusivement dans les candidoses cutanéo-muqueuses chroniques (une maladie rare). Habituellement, tous les ongles sont touchés. La plaque à ongles s'épaissit et acquiert diverses nuances de couleur jaune-brun.
Diagnostic de l'onychomycose
Bien que l'onychomycose représente 50 % des cas de dystrophie des ongles, il est conseillé d'obtenir une confirmation du diagnostic en laboratoire avant de commencer un traitement antifongique systémique toxique.
L’étude des masses sous-unguéales au KOH, l’analyse des cultures du matériau de la plaque unguéale et des masses sous-unguéales sur gélose Sabouraud dextrose (avec et sans additifs antimicrobiens) et la coloration des coupures d’ongles par la méthode PAS sont les méthodes les plus informatives.
Étudier avec CON
Il s’agit d’un test standard en cas de suspicion d’onychomycose. Cependant, elle donne très souvent un résultat négatif même avec un indice de suspicion clinique élevé, et l'analyse de la culture du matériau de l'ongle dans lequel des hyphes ont été trouvés lors de l'étude avec CON est souvent négative.
Le moyen le plus fiable de minimiser les résultats faussement négatifs dus à une erreur d’échantillonnage consiste à augmenter la taille de l’échantillon et à répéter l’échantillonnage.
Analyse culturelle
Ce test de laboratoire détermine le type de champignon et détermine la présence de dermatophytes (organismes qui répondent aux médicaments antifongiques).
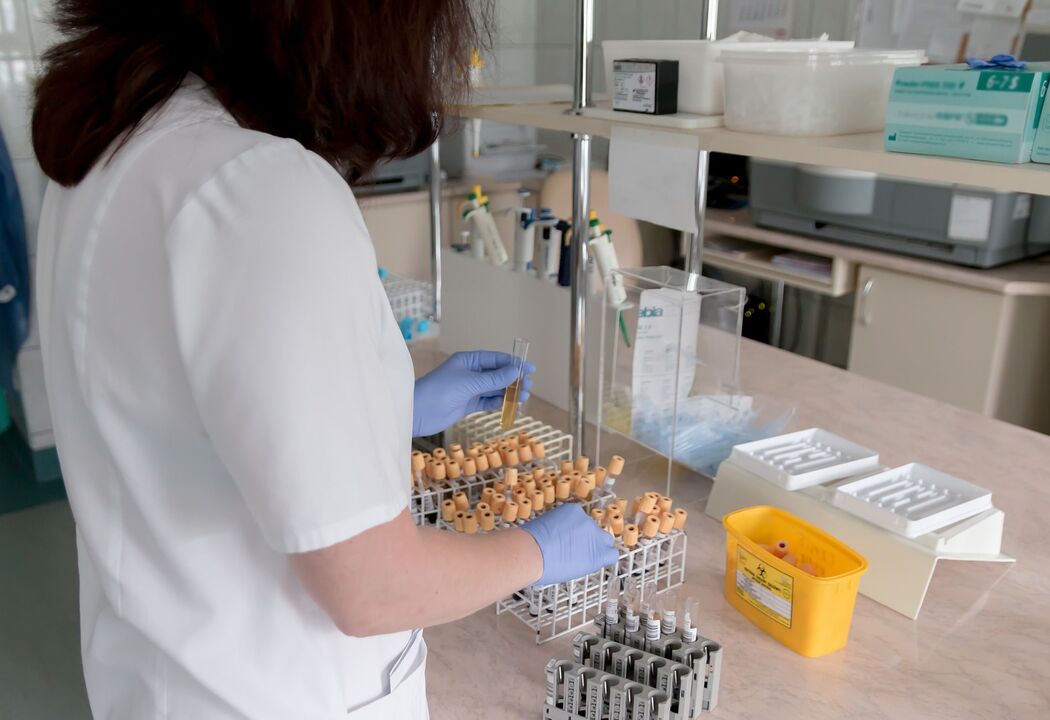
Pour distinguer les agents pathogènes des contaminants, les recommandations suivantes sont proposées :
- si le dermatophyte est isolé en culture il est considéré comme pathogène ;
- Les moisissures non dermatophytes ou les levures isolées en culture ne sont pertinentes que si des hyphes, des spores ou des cellules de levure sont observées au microscope et si une croissance active récurrente de l'agent pathogène des moisissures non dermatophytes est observée sans isolement.
Analyse culturelle, PAS - la méthode de coloration des coupures d'ongles est la plus sensible et ne nécessite pas d'attendre les résultats pendant plusieurs semaines.
Examen pathohistologique
Lors de l'examen histopathologique, les hyphes sont situés entre les couches de la plaque unguéale, parallèlement à la surface. Une spongiose focale et une parakératose, ainsi qu'une réaction inflammatoire, peuvent être observées au niveau de l'épiderme.
Dans l'onychomycose blanche superficielle, les micro-organismes se trouvent superficiellement à l'arrière de l'ongle, montrant un motif de leurs « organes perçants » uniques et des éléments hyphes modifiés appelés « feuilles mordues ». Avec l'onychomycose à candidose, on observe une invasion des pseudohyphes. L'examen histologique de l'onychomycose se fait à l'aide de colorants spéciaux.
Diagnostic différentiel de l'onychomycose
| Plus probable | Parfois probable | Rarement trouvé |
|---|---|---|
|
|
Mélanome |
Méthodes de traitement contre la mycose des ongles
Le traitement de la mycose des ongles dépend de la gravité de la lésion de l'ongle, de la présence de teigne des pieds associée, ainsi que de l'efficacité et des effets secondaires potentiels du schéma thérapeutique. Si l’atteinte des ongles est minime, un traitement localisé est une décision rationnelle. En association à une dermatophytose des pieds, notamment dans le contexte du diabète sucré, il est impératif de prescrire un traitement.
Médicaments antifongiques topiques
Chez les patients présentant une atteinte unguéale distale ou des contre-indications au traitement systémique, un traitement local est recommandé. Cependant, il ne faut pas oublier que seule une thérapie locale avec des agents antifongiques n'est pas suffisamment efficace.
De plus en plus de popularité gagne un vernis du groupe oxypyridone, qui est appliqué quotidiennement pendant 49 semaines, la cicatrisation mycologique est obtenue chez environ 40 % des patients et le nettoyage des ongles (guérison clinique) dans 5 % des cas d'onychomycose légère ou d'origine modérée. par les dermatophytes.
Malgré son efficacité bien inférieure à celle des médicaments antifongiques systémiques, l’utilisation topique du médicament évite le risque d’interactions médicamenteuses.
Un autre médicament, spécialement développé sous forme de vernis à ongles, est utilisé 2 fois par semaine. C'est un représentant d'une nouvelle classe de médicaments antifongiques, dérivés de la morpholine, actifs contre les levures, les dermatophytes et les moisissures responsables de l'onychomycose.
Ce produit peut avoir des taux de guérison mycologique plus élevés que la peinture précédente ; cependant, des études contrôlées sont nécessaires pour déterminer une différence statistiquement significative.
Médicaments antifongiques pour administration orale
Un médicament antifongique systémique est nécessaire dans les cas d'onychomycose impliquant la zone matricielle ou si un traitement plus court ou une plus grande chance de résolution et de guérison est souhaité. Lors du choix d'un médicament antifongique, il convient d'abord de prendre en compte l'étiologie de l'agent pathogène, les effets secondaires potentiels et le risque d'interactions médicamenteuses chez chaque patient.
Un médicament du groupe des allylamines, qui a un effet fongistatique et fongicide contre les dermatophytes, Aspergillus, est moins efficace contre Scopulariopsis. Le produit n'est pas recommandé pour l'onychomycose à Candida car il présente une efficacité variable contre les espèces de Candida.
Une dose standard de 6 semaines est efficace pour la plupart des injections d’ongles de pieds, tandis qu’un minimum de 12 semaines est requis pour les injections d’ongles de pieds. La plupart des effets secondaires sont liés à des problèmes du système digestif, notamment la diarrhée, les nausées, les modifications du goût et l'augmentation des enzymes hépatiques.
Les données indiquent qu'un schéma posologique continu de 3 mois constitue actuellement le traitement systémique le plus efficace contre l'onychomycose des ongles des pieds. Le taux de guérison clinique dans diverses études est d'environ 50 %, bien que les taux de traitement soient plus élevés chez les patients de plus de 65 ans.
Un médicament du groupe des azoles qui a un effet fongistatique contre les dermatophytes, ainsi que contre les moisissures et les levures non dermatophytes. Les régimes sûrs et efficaces comprennent une administration quotidienne par impulsions pendant une semaine par mois ou une administration quotidienne continue, qui nécessitent toutes deux deux mois ou deux traitements pour les ongles et au moins trois mois ou trois impulsions pour les lésions des ongles des pieds.
Chez les enfants, le médicament est administré individuellement en fonction du poids. Bien que le médicament ait un spectre d’action plus large que son prédécesseur, des études ont montré un taux de guérison nettement inférieur et un taux de rechute plus élevé.
Des taux élevés d'enzymes hépatiques surviennent chez moins de 0, 5 % des patients pendant le traitement et reviennent à la normale dans les 12 semaines suivant l'arrêt du traitement.
Médicament qui agit de manière fongistatique contre les dermatophytes, certaines moisissures non dermatophytes et les espèces de Candida. Ce médicament est généralement pris une fois par semaine pendant 3 à 12 mois.
Il n’existe pas de critères clairs pour la surveillance en laboratoire des patients recevant les médicaments mentionnés ci-dessus. Une formule sanguine complète et des tests de la fonction hépatique doivent être effectués avant le traitement et 6 semaines après le début du traitement.
Un médicament du groupe Grisan n'est plus considéré comme un traitement standard pour l'onychomycose en raison de la longue durée du traitement, des effets secondaires potentiels, des interactions médicamenteuses et des taux de guérison relativement faibles.
Les schémas thérapeutiques combinés peuvent produire des taux de clairance plus élevés qu'un traitement systémique ou topique seul. L'ingestion d'un médicament allylamine en association avec l'application d'un vernis à la morpholine entraîne une guérison clinique et un test mycologique négatif chez environ 60 % des patients, contre 45 % des patients recevant un médicament antifongique allylamine seul par voie systémique. Cependant, une autre étude n’a montré aucun avantage supplémentaire lors de la combinaison d’un agent allylamine systémique avec une solution médicamenteuse d’oxypyridone.
Autres médicaments
L'activité fongicide démontrée in vitro pour le thymol, le camphre, le menthol et l'huile d'eucalyptus citriodora indique le potentiel de stratégies thérapeutiques supplémentaires dans le traitement de l'onychomycose. Une solution alcoolique de thymol peut être utilisée sous forme de gouttes sur la plaque unguéale et l'hyponychie. L'utilisation de préparations locales à base de thymol pour les ongles conduit à une guérison dans des cas isolés.
Chirurgie
Les options de traitement finales pour les cas résistants au traitement comprennent l'ablation chirurgicale de l'ongle avec de l'urée. Pour éliminer davantage de masses émiettées de l'ongle affecté, des pinces spéciales sont utilisées.
De nombreux médecins pensent que la principale et première méthode de traitement de la mycose des ongles est l'ablation mécanique de l'ongle. Dans la plupart des cas, l'ablation chirurgicale de l'ongle affecté est recommandée, et moins souvent, l'ablation avec des patchs kératolytiques.
Méthodes traditionnelles de lutte contre la mycose des ongles
Malgré le grand nombre de recettes populaires différentes pour éliminer la mycose des ongles, les dermatologues ne recommandent pas de choisir cette option de traitement et de commencer par un « diagnostic à domicile ». Il est plus sage de commencer un traitement avec des médicaments locaux qui ont fait l'objet d'essais cliniques et se sont révélés efficaces.
Cours et pronostic
Les signes pronostiques défavorables sont des douleurs qui apparaissent en raison d'un épaississement de la plaque à ongles, de l'ajout d'une infection bactérienne secondaire et du diabète sucré. Le moyen le plus efficace de réduire le risque de récidive est de combiner les méthodes de traitement. Le traitement de l'onychomycose est un long voyage qui ne mène pas toujours à une guérison complète. Cependant, n'oubliez pas que l'effet du traitement systémique peut atteindre 80 %.
La prévention
La prévention comprendune série d'événements, grâce à quoi il est possible de réduire considérablement le taux d'infection par l'onychomycose et de réduire le risque de récidive.
- Désinfection des objets personnels et publics.
- Désinfection systématique des chaussures.
- Traitement des pieds, des mains, des plis (dans des conditions favorables - localisation privilégiée) avec des agents antifongiques locaux avec les recommandations d'un dermatologue.
- Si le diagnostic d'onychomycose est confirmé, vous devez consulter un médecin pour une surveillance toutes les 6 semaines et à la fin du traitement systémique.
- Si possible, à chaque visite chez le médecin, vous devez désinfecter vos ongles.
Conclusion
L'onychomycose (champignon des ongles des mains et des pieds) est une infection causée par divers champignons. Cette maladie affecte la plaque à ongles des doigts ou des orteils. Lors du diagnostic, examinez toute la peau et tous les ongles et excluez également les autres maladies imitant l'onychomycose. En cas de doute sur le diagnostic, il doit être confirmé par une culture (de préférence) ou un examen histologique des coupures d'ongles suivi d'une coloration.
Le traitement comprend l'ablation chirurgicale et des médicaments locaux et généraux. Le traitement de l'onychomycose est un long processus qui peut durer plusieurs années, il ne faut donc pas s'attendre à une guérison « avec une seule pilule ». Si vous soupçonnez une mycose des ongles, consultez un spécialiste pour confirmer le diagnostic et prescrire un plan de traitement individuel.

























